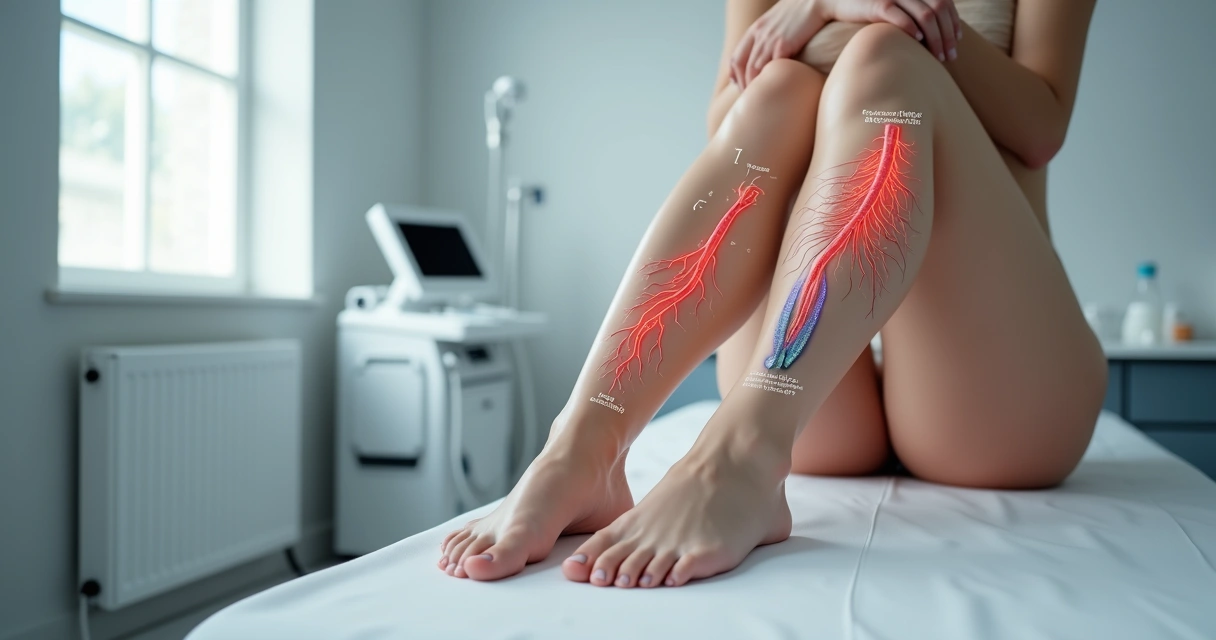
O tema “veia estourada” costuma gerar preocupação imediata e dúvidas em muitos pacientes, afinal, ninguém espera ver manchas roxas, inchaço ou mesmo sangramento de uma veia do nada. Nós, na Vascular Care, observamos no consultório que, embora o termo popular assuste, a ruptura de vasos sanguíneos superficiais quase sempre é um evento benigno. Porém, em situações específicas, pode indicar algo mais delicado e requerer avaliação de um cirurgião vascular experiente.
Neste texto, queremos explicar de forma clara tudo sobre veias que se rompem, desde causas comuns como varizes e trauma até sinais de alerta para buscar ajuda. Também mostraremos os avanços em tratamentos minimamente invasivos e os cuidados importantes para manter a saúde vascular. Nosso compromisso é informar e acolher, respeitando a experiência clínica de mais de 55 anos da Vascular Care e trazendo dicas validadas por especialistas como o Dr. Marcelo Mandelli.
O que significa ter uma "veia estourada"?
Popularmente, falamos em veia rompida quando notamos o surgimento repentino de um hematoma (mancha roxa), inchaço ou, em casos mais raros, sangramento visível de algum vaso sanguíneo. Ocorre, na maioria das vezes, nas pernas, pés, mãos ou braços, mas pode acontecer em qualquer região do corpo.
Costumamos ver dois tipos principais:
- Ruptura de veia superficial, geralmente ocorre nas pernas, decorrente de varizes, fragilidade de pele ou pequenos traumas.
- Ruptura de vaso profundo ou órgãos internos, exige atenção especial, pois pode causar sintomas graves ou até risco de vida, como acontece, por exemplo, em aneurismas de aorta ou AVC hemorrágico (dados do Ministério da Saúde).
Veia estourada raramente é grave, mas pode sinalizar doença vascular crônica.
O ponto mais importante é saber diferenciar situações de risco de casos leves, e, claro, buscar acompanhamento individualizado caso o problema se repita ou haja associação a sintomas alarmantes.
Sintomas de veia rompida: como reconhecer?
Ao longo dos anos, notamos que os sinais variam conforme localização, causa e perfil do paciente. Os sintomas mais comuns incluem:
- Hematoma (“mancha roxa”): área arroxeada ou azulada, geralmente dolorida ao toque, que surge rapidamente.
- Inchaço local: pequena elevação onde ocorreu o rompimento vascular.
- Sangramento espontâneo: jato de sangue vivo proveniente, normalmente, de variz, exigindo compressão imediata.
- Dor ou ardência: sensação de dor localizada, que pode durar desde minutos até vários dias.
- Calor e vermelhidão: quando surge inflamação ou extravasamento mais intenso de sangue sob a pele.
Em pacientes idosos, portadores de doenças venosas crônicas ou em uso de medicações anticoagulantes, esses sintomas podem ser mais acentuados.
Vale lembrar: sintomas diferentes ou de maior intensidade (dor súbita e intensa, inchaço progressivo, dificuldade para movimentar o membro, febre, sinais de infecção) indicam necessidade de avaliação médica sem demora.
Quais são as causas de veia estourada?
A ruptura de vasos acontece por diversos motivos. Em nossa rotina clínica, destacamos as seguintes causas:
Varizes e insuficiência venosa
Varizes são veias dilatadas, tortuosas, mais comuns em pernas e tornozelos. Com o tempo, a parede desses vasos se fragiliza, facilitando rompimentos, até mesmo com gestos simples como cruzar as pernas ou coçar a pele. Além disso, quando a insuficiência venosa avança, aumenta a pressão dentro da veia, e, com ela, o risco do vaso extravasar sangue.
Quando o vazamento ocorre em ambiente de pele fina ou já fragilizada, pode formar hematomas ou, nas varizes calibrosas, sangramento ativo chamado de varicorragia, situação que deve ser encarada como urgência.
Traumas e microtraumas
Batidas, quedas, topadas ou mesmo uso de objetos apertados (meias, sapatos, faixas elásticas) são muito comuns como gatilhos para o rompimento de vasos frágeis. Em idosos ou pessoas com pele ressecada ou sensível, essas mudanças rápidas de pressão local facilitam vazamentos subcutâneos.
Traumas na cabeça, por outro lado, merecem sempre atenção especial, já que podem estar associados a sangramentos internos, sintomas neurológicos e até AVC hemorrágico.
Fragilidade vascular e envelhecimento
Com o tempo, o tecido da pele e dos vasos sanguíneos vai sofrendo alterações. Perda de colágeno, afinamento da camada muscular das veias ou uso crônico de certos medicamentos (como corticoides e anticoagulantes) aumentam a chance de rompimento dos pequenos vasos chamados capilares ou vênulas. Um leve toque pode ser suficiente para formar roxos e manchas.
Hipertensão arterial
Tanto a pressão alta sistêmica quanto a hipertensão venosa, típica de quem já tem varizes importantes, envolvem aumento do “estresse” dentro dos vasos e favorecem, ao longo do tempo, microlesões na parede vascular.
Aneurismas e doenças vasculares graves
Embora raros, aneurismas podem romper e causar desde hematomas subcutâneos em membros até sangramentos internos graves (exemplo: aneurisma de aorta abdominal ou cerebral). A Biblioteca Virtual em Saúde do Ministério da Saúde explica que os aneurismas têm risco elevado de óbito ao romperem, especialmente nas artérias da cabeça, tórax ou abdômen. Por isso, qualquer sinal diferente (dor súbita, massa pulsátil, desmaio) merece avaliação imediata.
Em casos específicos, doenças que afetam o fígado, rins ou fatores hematológicos raros também podem favorecer extravasamento inesperado de sangue.
Doença tromboembólica
Coágulos em veias profundas podem sobrecarregar a circulação e, indiretamente, favorecer o rompimento de vasos superficiais. O Ministério da Saúde aponta a trombose venosa profunda como principal forma de trombose, associada a dores, inchaço e, em casos graves, risco de embolia pulmonar.
Como diferenciar situações leves de urgências?
Saber diferenciar o que pode esperar de situações de emergência pode salvar vidas, e também evitar idas desnecessárias ao pronto-socorro.
Atenção aos sinais que indicam risco: dor intensa, sangramento ativo, inchaço súbito ou infecção.
- No caso dos hematomas isolados, pequenos, sem piora progressiva e sem sintomas associados, normalmente o quadro é autolimitado e melhora com medidas simples (compressão, elevação, repouso).
- Já situações como sangramento em jato, hematomas que aumentam rapidamente, dor desproporcional ao trauma, febre, calor local ou sinais de infecção não devem ser ignorados. Pacientes com varicorragia, sangramento espontâneo por varizes, precisam de intervenção médica urgente.
- Em membros inferiores, sinais como formigamento, diminuição da força, endurecimento progressivo, ou mudança de cor da pele (arroxeada, pálida) sugerem complicações venosas ou trombóticas que merecem investigação.
Primeiros cuidados em caso de veia rompida
Quando uma veia superficial se rompe, a recomendação inicial envolve:
- Realizar compressão local direta com um pano limpo para controlar o sangramento.
- Manter o membro elevado, por exemplo, deitar e apoiar a perna ferida em almofada ou cadeira.
- Se o corte for pequeno e não sangrar mais, lavar suavemente a área com água e sabão.
- Evitar calor no local nas primeiras horas (bolsas térmicas ou pomadas quentes ampliam o hematoma).
- Procurar endereço seguro, principalmente se estiver fora de casa, para não se ferir durante possível tontura ou queda devido à perda de sangue.
Se o sangramento não parar após cerca de 15 minutos de compressão contínua, ou se houver sintomas de choque (palidez, suor frio, tontura), busque imediatamente atendimento especializado.
Quando procurar um cirurgião vascular?
Em nossa experiência, a maioria dos casos pode esperar por consulta agendada, mas identificamos situações em que a busca por avaliação emergencial ou especializada é indispensável:
- Sangramento ativo que não cessa após compressão
- Sintomas neurológicos, como perda de força, sensação de formigamento ou dificuldade de locomoção
- Febre, calor, vermelhidão intensa ou secreção (suspeita de infecção)
- Hematoma progressivo, dor intensa ou aumento súbito do inchaço
- Histórico de doença vascular importante, uso de anticoagulantes, ou associação com outros sintomas preocupantes
Na Vascular Care, vemos que pacientes com repetições frequentes de vasos rompidos ou sintomas associados a insuficiência venosa precisam de acompanhamento contínuo.
Quer saber a diferença entre veias comuns e alterações mais graves? Nos conteúdos sobre doenças vasculares comuns, apresentamos sinais, riscos e alertas para agir no momento certo.
Como acontece o diagnóstico especializado?
O diagnóstico, feito por angiologista ou cirurgião vascular, parte sempre do exame físico detalhado. Nossas consultas valorizam o diálogo acolhedor, para entender todo o histórico clínico, e reavaliar fatores de risco como:
- Antecedentes familiares de varizes, aneurisma ou doença arterial
- Sintomas agudos ou recorrentes
- Uso de medicamentos como anticoagulantes, corticoides ou ácido acetilsalicílico
- Doenças crônicas (diabetes, hipertensão, problemas hepáticos)
No consultório da Vascular Care, a ultrassonografia doppler (eco-Doppler) é realizada no local pelo especialista, acelerando o diagnóstico e aumentando a segurança. O exame não causa dor, é não invasivo e permite identificar desde pequenas insuficiências venosas até aneurismas e tromboses.
Em casos peculiares, como sangramento persistente de varizes pélvicas ou doenças crônicas, exames como tomografia ou ressonância podem ser indicados, sempre conforme avaliação individualizada.
Tratamentos atuais e minimamente invasivos: o que mudou?
A abordagem do vaso rompido depende da causa e extensão do problema. Com métodos modernos, a recuperação é cada vez mais rápida, segura e com mínimo desconforto, principalmente se compararmos à cirurgia convencional.
Destacamos que o tratamento com laser nas doenças venosas é sempre preferível ao método cirúrgico tradicional, pois resulta em menor trauma, menor tempo de recuperação e maior satisfação do paciente. Na Vascular Care, optamos pelo uso de tecnologias avançadas sempre que possível, já que os resultados clínicos são consistentemente melhores.
Varizes pélvicas e dor crônica ou casos com suspeita de Síndrome da Congestão Pélvica também têm indicação de técnicas minimamente invasivas, como embolização ou tratamento endovascular. A avaliação personalizada determina o melhor plano para cada pessoa.
Nos quadros leves, com hematomas localizados e sem sintomas de gravidade, medidas simples como compressas frias, elevação do membro e hidratação são suficientes para o alívio.
Já em casos moderados ou com sintomas frequentes, recomendamos:
- Uso de meias de compressão, sempre orientadas por especialista
- Fisioterapia vascular
- Procedimentos como escleroterapia, microcirurgia de varizes a laser ou radiofrequência
- Acompanhamento de fatores de risco e doenças de base

Para aneurismas, contamos com as endopróteses vasculares, opção amplamente utilizada por nossa equipe, com recuperação rápida e menor tempo de internação (conheça o procedimento de endoprótese vascular).
Dor, hematomas frequentes ou varizes acompanhadas de sintomas prolongados devem sempre motivar avaliação do cirurgião vascular. O tratamento precoce previne complicações.
Prevenção e cuidados com a saúde vascular
Mais do que remediar, acreditamos que o acompanhamento próximo faz diferença na qualidade de vida dos pacientes. Por isso, na Vascular Care, cada avaliação considera toda a trajetória do paciente e fatores de risco familiares.
Algumas dicas essenciais incluem:
- Mantenha hidratação adequada diariamente
- Evite cigarro e excesso de bebidas alcoólicas
- Adote exercícios regulares para estimular a circulação
- Reduza o tempo sentado ou parado na mesma posição
- Cuidado com uso indiscriminado de diuréticos e medicações sem orientação médica
- Fique atento à pele: use hidratantes, não coce áreas sensíveis e evite traumas
- Realize acompanhamento regular com cirurgião vascular, principalmente quem possui histórico de varizes, trombose, aneurisma ou fatores de risco cardiovascular
Pacientes que já passaram por procedimentos devem seguir recomendações de recuperação, uso correto de meias compressivas e consultar o especialista antes de qualquer nova intercorrência.
Veja aqui informações detalhadas sobre aneurisma abdominal e entenda porque exames preventivos são fundamentais, especialmente acima dos 65 anos ou com histórico familiar.
Conclusão: informação, prevenção e acompanhamento fazem a diferença
Termos populares como “veia estourada” podem assustar, mas grande parte dos casos é benigna e tratável. Entretanto, em certas situações, romper um vaso pode sinalizar insuficiência venosa ou até doenças graves, exigindo prontidão e avaliação especializada.
Na Vascular Care, com apoio do Dr. Marcelo Mandelli, referência internacional em tratamentos vasculares, destacamos o valor da abordagem minimamente invasiva e avaliação centrada nas necessidades individuais. Nosso propósito é garantir segurança, tecnologia e uma experiência acolhedora para cada paciente.
Caso esteja em dúvida sobre sintomas, sinais incomuns ou queira planejar check-up vascular, convidamos para agendar uma avaliação ou conversar com nossa equipe especializada. Nosso trabalho é cuidar da sua circulação, do diagnóstico ao acompanhamento, sempre baseados em ciência, ética e atenção humanizada.
Perguntas frequentes sobre veia estourada
O que é uma veia estourada?
Veia estourada é a expressão popular para o rompimento de um vaso sanguíneo, geralmente superficial, levando à formação de hematoma (mancha roxa), inchaço ou até sangramento visível. Isso acontece por aumento da pressão no vaso, trauma, varizes ou fragilidade da parede das veias. Na maioria das vezes, não é algo grave, mas se acompanhado de sintomas fortes ou persistentes, merece investigação médica.
Quais são os sintomas de veia rompida?
Os sintomas mais frequentes incluem hematomas de coloração roxa ou azul, inchaço localizado, dor ao toque, sensação de calor, pequeno sangramento e, em casos menos comuns, vermelhidão. Em varizes, pode ocorrer “jato” de sangue se houver rompimento. Sintomas intensos ou agravantes podem indicar quadros mais sérios e sinalizam necessidade de procurar o especialista.
Como tratar veia estourada em casa?
Se não houver sangramento intenso ou sinais de alarme, a primeira medida é comprimir o local com pano limpo, elevar o membro e evitar esforços. Não use calor nas primeiras horas, pois isso aumenta o hematoma. Compressas frias ajudam a minimizar a mancha roxa. Evite mexer na região e mantenha hidratação adequada. Caso o sangramento persista por mais de 10-15 minutos ou haja sintomas diferentes, procure atendimento médico.
Quando devo procurar um médico?
Sempre busque pronto-atendimento se houver sangramento ativo, dor intensa, inchaço progressivo, sinais de infecção (febre, vermelhidão, pus), perda de força ou dormência ou após pancadas na cabeça com sintomas neurológicos. Pacientes com repetição dos vasinhos rompidos, varizes sintomáticas, uso de anticoagulantes ou histórico familiar de doenças vasculares também precisam de consulta com especialista para avaliação e prevenção de riscos.
Quais as causas mais comuns de veia estourada?
As principais causas são varizes e insuficiência venosa, traumas ou batidas, fragilidade da parede dos vasos por envelhecimento ou uso de medicamentos, pressão alta venosa ou arterial, condições hereditárias e, raramente, complicações de trombose ou aneurismas. A repetição desses eventos pode indicar necessidade de acompanhamento vascular para prevenção de complicações futuras.